インプラント治療は、インプラント体を顎の骨に埋入する手術は外科手術になりますので、偶発症など十分な計画と十分な知識、技能を持たない術者によって手術がなされた場合には事故が起こります。
これを避けるため、そして生じた場合に対応するには、口腔外科医としての十分な訓練と技量が必要になります。
ただ、術前にしっかりとした準備がなされており、正しい知識と技量をもつ術者が行った場合には、安全で危険の少ない手術であることも事実です。
敢えて、これらの事象を載せることで、未熟な術者によって生じる医療事故、医療ミスがなくなることを望みます。
- 大量出血、神経麻痺、上顎洞炎 etc…
- 手術後にしびれや痛み、麻痺が残ったり、炎症が起きたりする
- 手術後すぐに抜け落ちてしまう
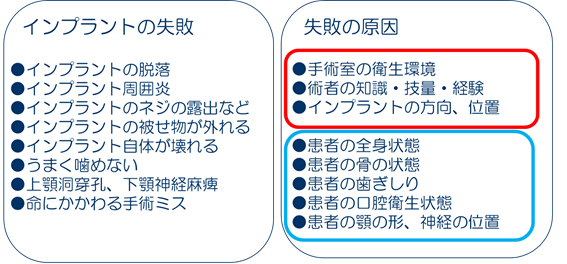
インプラント治療のトラブルの背景には
- インプラント治療が自由診療で、標準的な治療方法が定められていない。
- 十分な技術や知識経験を持たない歯科医師が、安易にインプラント治療に走っている。
- 事前説明など患者とのコミュニケーション不足。
- 歯科医師の技術・知識不足。
- 治療が難しい患者への無理な治療。
などがあります。
死亡例も
東京都中央区の歯科医院で人工歯根を埋め込む「インプラント手術」を受けた女性(当時70歳)が手術中に大量出血し死亡した事件。
女性の遺族が歯科医院と男性院長を相手取り、約1億9000万円の損害賠償を求める訴えを東京地裁に起こす。
一方、警視庁は業務上過失致死容疑での立件に向け、詰めの捜査。院長は国内のインプラント手術の先駆者として知られる。
訴状などによると、女性は〇年〇月〇日、手術中に出血が止まらなくなり容体が急変。近くの総合病院に搬送されたが、すでに心肺停止状態で、翌日に死亡した。
司法解剖の結果、死因は口腔内の出血などによる窒息死と判明。ドリルであごの骨を貫通し、動脈を切断、大量出血していた。
インプラント手術は手術ですから、糖尿病や心疾患など全身的な状態をしっかりと把握して手術に望むことが重要になります。患者さんからの問診も重要になる一方で、クリニックの方の準備も重要です。
ポイント(患者さん自身が、自分が手術を受けるクリニックを判断できます)は
- 問診をきちんととること
(緊急事態が起こる事自体、患者さんからの情報不測の面があります。) - 主治医問い合わせ、血液検査を含めた全身状態把握
- 生体モニターや酸素投与の準備
(生体モニターや酸素投与の準備がないのに、外科手術を行うのは論外です。)
麻酔薬に対する反応は、人によって異なり、血圧低下や、脈拍低下が生じたり、麻酔アレルギーが生じたりします。
また、高血圧ぎみの患者さんの治療では、緊張や痛みでさらに血圧が上がったり、下がった利しますし、心拍数も上がったり、下がったりします。
最悪の場合には脳、心血管障害(脳卒中、狭心症)などの危険も…。
問診表にアレルギーや病歴、服薬等の情報提供されているかどうか不明の場合もあるので生体モニターは必須です。

■血圧
心臓が生体のポンプとして全身に血液を送り出す時の力のこと→血液循環系の状態を知る。大きさ・緊張・リズム・立ち上がり・左右差。
■正常値
収縮期130mmHg未満、拡張期85mmHg未満。高血圧患者だから計測するだけでは有りません。血圧と脈拍の測定は心筋酸素消費量と関係しています。
心筋の酸素重要度を簡易的連続的にとらえる指標
【RPP(Rate Pressure Product)=最高血圧×脈拍数】
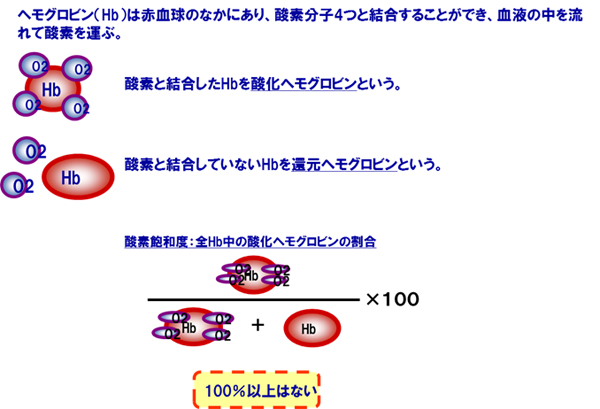
SpO2とは末梢の動脈を流れている血液に含まれる全ヘモグロビン中の酸化ヘモグロビンの割合を連続的に示したもの。
- 心室細動 → 【電気的除細動】
- 心室頻拍 → 【キシロカイン50mg静注、リスモダン50mg静注】
- 心室性期外収縮の2/3段脈、short runya → 【キシロカイン50mg静注、リスモダン50mg静注】
- WPW症候群の頻拍性心房細動 → 【リスモダン50mg静注】
「神経性ショック」「過換気症候群」「カテコールアミンによる過剰反応」「高血圧性脳症」「虚血性心疾患」「アナフィラキシーショック」「喘息」「脳梗塞」
- 肝胃腸系(肝硬変、消化器腫瘍、Crohn病)
- 内分泌系疾患(糖尿病(コントロール不良) 、副甲状腺機能亢進症、甲状腺機能亢進症)
- 免疫不全疾患(膠原病、関節リウマチ、長期副腎皮質ホルモン投与)
- 悪性腫瘍(化学・放射線治療中)
- 血液疾患(重度の貧血、血友病などの血液悪性腫瘍、抗血栓療法中でコントロール不良)
- 腎臓疾患(慢性腎不全の透析性骨症)
- 系統的骨疾患(骨粗鬆症、骨軟化症、骨硬化症、Paget病の進行したもの)
- 臓器移植(骨髄移植、腎臓移植後免疫抑制剤の投与)
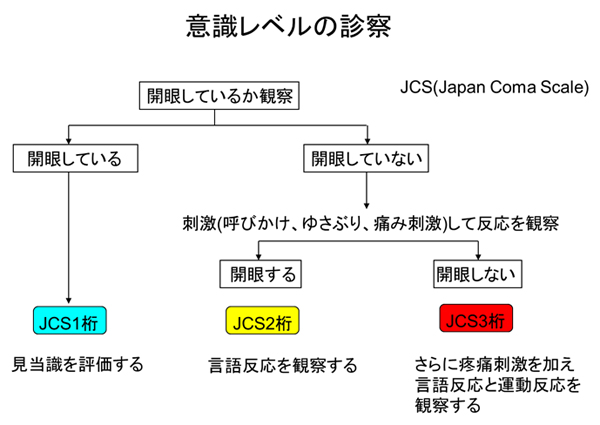
- 意識、反応を確認すること「意識あるなら、まず自院で対応」「意識ないなら、助けを呼んでから心肺蘇生」
- 呼吸を確認すること「気道の開放、自発呼吸の確認」
- 循環状態を確認すること
ショック体位
輸血なしで重要臓器の有効循環量を10%~15%アップできる。
神経原性ショック(デンタルショック)ならこの体位のみで改善することが多い。
酸素投与

基本的にどんな状況、病態であれ投与行為が後日嗜められることは無い。
3-6L/minが限界。
酸素マスク、鼻カニューレ
血圧・・・血液循環系の状態を知る
大きさ・緊張・リズム・立ち上がり・左右差
正常値:収縮期130mmHg未満、拡張期85mmHg未満
呼吸・・・呼吸器系の状態を知る
呼吸数、呼吸音、深さ、規則性、呼吸臭、咳、気道の分泌物、嗄声(しわがれ声)に注意。
正常値:成人12~20回/分
脈拍・・・循環器系の状態を知る
心臓の収縮により押し出された血液が動脈壁を拡張させることによって生じる拍動。※正常に心臓が拍動しているときは脈拍数=心拍数
正常値:成人60~80回/分
体温・・・末梢循環の状態を知る
末梢循環の状態。病態の憶測。
正常値:成人36~37℃
高血圧
・収縮期血圧が140mmHg以上または拡張期血圧が90mmHg以上である状態。
・末梢血管抵抗の増加や循環血液量の増加が原因。
低血圧
・収縮期血圧が100mmHg以下。
・このうち疲労感・めまい・頭痛・肩こり等の症状を訴えるものだけが臨床的に意味がある。
血圧が上がる
カテコールアミンによる過剰反応、高血圧性脳症
血圧が変わらない
過換気症候群、喘息、脳梗塞
血圧が下がる
神経性ショック、虚血性心疾患、アナフィラキシー
・脈(とう骨動脈)の確認
※15秒間数えて4倍する。ただし不整脈が認められた場合は、1~2分間の変動を観察する必要がある。
※脈動(100回/分以上)は、高度になると心不全の可能性。
※徐脈(60回/分以下)は、心拍出量が足りなくなる可能性。
・弱ければ頸動脈
【確認場所】:甲状軟骨突出部の外側、胸鎖乳突筋の内側で蝕知する
・自発呼吸の確認
※頻呼吸:60回/min以上は要注意。
※陥没呼吸:肋間の陥没呼吸は要注意。
・アナフィラキシーショック敗血症(末梢が開いているので温かい)
・出血性ショック(末梢が閉まって冷たい)
ショック
末梢循環不全でその結果、重要な臓器・組織への血液灌流(酸素供給)が障害される病態で、疼痛性ショック(迷走神経反射)、アナフィラキシーショック、出血性ショック、低血糖性ショック、心筋梗塞(心原性ショック)があります。


お気軽にご相談ください
カウンセリング相談・インプラント歯科治療の仮予約やお問い合せ